É possível oferecer melhores serviços ao usuário e reduzir custos na saúde suplementar
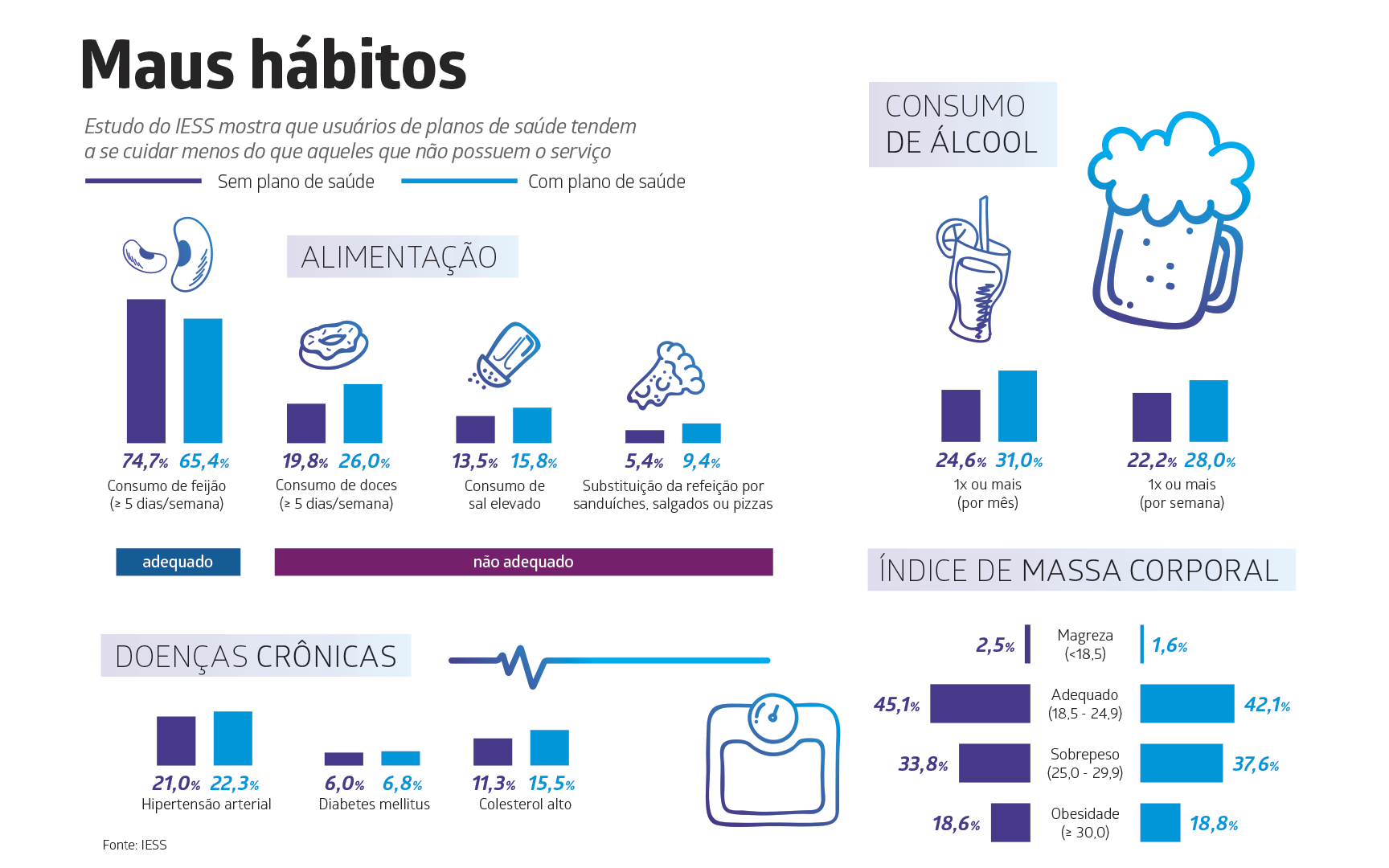
Quem utiliza planos de saúde no Brasil é mais ou menos saudável do que aqueles que não contam com o serviço? O Instituto de Estudos de Saúde Suplementar (IESS) divulgou em janeiro a resposta para essa pergunta. Baseado em dados da Pesquisa Nacional de Saúde, o levantamento compara a incidência de fatores de risco como pressão alta, maus hábitos alimentares e baixa frequência de exercícios entre esses dois grupos. Em 50% dos indicadores, quem tem plano saiu em desvantagem. Os beneficiários dos convênios consomem mais doce e sal e substituem refeições por pizza e outros alimentos industrializados com mais frequência do que quem utiliza o Sistema Único de Saúde (SUS). Além disso, também sofrem mais com pressão alta, diabetes ecolesterol alto (veja quadro “Maus Hábitos”).
Esses hábitos são os principais causadores de doenças crônicas não transmissíveis, como câncer, diabetes, doenças cardiovasculares e respiratórias. Dados do Ministério da Saúde apontam que elas foram responsáveis por 69% das mortes no Brasil em 2016. No mundo, esse índice é de 63%. “Quem tem plano tende a se cuidar menos”, explica o cancerologista, especialista em farmacoeconomia e professor de bioética na Universidade de Brasília (UnB), Marcos Santos. “Isso mostra a importância de prevenir o que causa as doenças crônicas.” De acordo com estudo do IESS, fazem-se necessários investimentos em programas que auxiliem as pessoas a melhorar seus hábitos de vida.
O ditado “prevenir é melhor do que remediar” faz bem tanto para a saúde dos beneficiários quanto para a do sistema suplementar. A prevenção evita que o problema apareça. Se mesmo assim ele surgir, todos os esforços devem se focar em detectá-lo e tratá-lo o mais rápido possível. “Além de ampliar as chances de cura, isso reduz custos com intervenções caras que nem sempre são eficazes em estágios avançados de algumas doenças”, afirma Rafael Schmerling, oncologista clínico do Hospital Beneficência Portuguesa de São Paulo.

Um estudo realizado pelo Centro Paulista de Economia da Saúde da Universidade Federal de São Paulo (Unifesp) que analisou o período de quatro anos de despesas de 274 usuários de planos de saúde demonstrou que 70% dos gastos ocorreram no último ano de vida do paciente. Internações clínicas representaram 89,2% dos custos. “Boa parte desse ônus poderia ser evitado se o paciente recebesse o tratamento adequado logo que os primeiros sintomas são detectados”, afirma Schmerling. Segundo o oncologista, cirurgias para retirada de tumores e lesões pré-cancerígenas identificadas logo no início podem resolver 95% dos casos de câncer sem que seja necessário recorrer a terapias mais longas e mais custosas, como quimioterapia, radioterapia e imunoterapia. Além de facilitar a cura, remover uma pinta precursora de melanoma é cerca de 200 vezes mais barato do que tratar a doença. Por exemplo: Se removemos uma pinta que já é maligna (já sofreu a mutação, já é melanoma), mas ainda é superficial, também, tudo resolvido. Se esta pinta já tiver crescido, a chance de disseminação vai crescendo proporcionalmente.
Prevenção x diagnóstico
Para o oncologista e especialista em economia da saúde Stephen Stefani, os planos deveriam priorizar programas de prevenção e de diagnóstico precoce que são mais custo-efetivos. Alguns tipos de rastreamento, ou diagnóstico precoce, se enquadram nesta mesma lógica. Na lista estão os exames para detecção de quatro tipos de câncer: útero, mama, melanoma e colorretal. “Se os planos de saúde se concentrassem em programas regulares de rastreamento desses quatro tipos de câncer, já teríamos um impacto considerável na redução de custos para todos”, afirma Marcos Santos, da UnB. Mas esses exames só são eficientes quando focados na população e na faixa etária corretas. Mamografias antes dos 40 anos podem gerar biópsias desnecessárias, e depois dos 70 anos, têm poucas chances de detectar um câncer agressivo. Por isso, o exame é recomendado para mulheres entre 50 e 70 anos. Para os casos complicados, há tecnologias que recomendam o tratamento mais adequado a cada doente. O sequenciamento genético identifica grupos de pacientes para os quais drogas mais caras funcionam ou não. “Não faz sentido utilizar um medicamento de 50.000 reais que não vai prolongar a vida da pessoa”, diz Santos.
Mudanças no modelo de pagamento
Especialistas defendem uma revisão dos modelos de remuneração de médicos e provedores de serviços de saúde. No Brasil, assim como nos Estados Unidos, eles costumam receber por procedimento realizado, o que incentiva exames e intervenções excessivas (veja quadro).
A Inglaterra, por exemplo, estabelece um teto máximo para o valor de tratamentos e procedimentos que se baseia nos anos de vida com qualidade que eles proporcionam às pessoas. Se o paciente teve sucesso no tratamento e qualidade de vida, o provedor da solução recebe o valor completo. Caso haja alguma intercorrência, existem critérios que preveem o reembolso parcial da terapia ou procedimento. “Temos de passar a remunerar médicos e prestadores de serviço por seus resultados”, diz Santos. “Para isso, precisamos tornar os indicadores de performance mais objetivos e criar métricas de sucesso para cada especialidade.”
Também é necessário pensar num modelo de mensalidade ou bonificação que incentive o usuário dos planos a cuidar melhor da sua saúde. “Por que quem faz exercícios e exames regulares tem que pagar o mesmo valor de quem fuma e não se exercita?”, questiona Stefani. Para ele, as operadoras poderiam se inspirar no modelo de seguro de carro, que dá desconto ao motorista que não tem multa e cobra mais do que tem mais chances de se envolver em acidentes. “Esse conjunto de medidas já traria um retorno considerável para a saúde financeira dos planos e o bem-estar dos pacientes.”
Gestão de custos
O que deu certo no Brasil e no mundo para melhorar o atendimento ao paciente e alterar comportamento para otimizar recursos na saúde.
Pagamento por pacote
A ciência comprova que uma dose única de radioterapia já é eficaz para reduzir dores em pacientes com metástases no osso e evitar excesso de radiação. Mas a maioria recebe dez. Estudo da UnB de 2017 passou a remunerar os serviços por um valor fixo. Antes da mudança, apenas 3% das pessoas receberam uma única dose. Quatro anos depois, foram 49%, o que diminiu 35% no custo por paciente.
Visitas para substituir o PS
Estudo da faculdade de medicina da Universidade do Texas mostrou que visitas de agentes comunitários de saúde e acompanha mento de pacientes podem reduzir custos com atendimentos desnecessários em emergências médicas em 4,4 bilhões de dólares por ano, o equivalente a 12 bilhões de reais.
Cuidados paliativos em casa
Para melhorar a qualidade dos últimos dias de vida de pacientes terminais, o estado de Ontario, no Canadá, implantou um programa de cuidados paliativos em casa. A iniciativa aumentou as mortes no lar e reduziu custos em cerca de 4.400 dólares (cerca de 12.000 reais) por paciente.
